Italian guidelines on management of persons with multimorbidity and polypharmacy
PMID: 35249211
doi: 10.1007/s40520-022-02094-z.
Aging Clin Exp Res. 2022 Mar 6.
イタリアからマルチモビディティとポリファーマシーの管理ガイドラインが発表されました。NICEガイドラインに合わせてあるため,最新の論文をレビューされたNICEガイドラインのような感じです。オリジナルのCQも結構ありますので,実際の具体的な提案は一読をおすすめします。特に患者の声まで反映されているなんて素晴らしい。願わくば医者以外の職種がもっと加わってくれればいいのに。
要旨
マルチモビディティやポリファーマシーは健康上の新たな優先事項であり、これらの症状を持つ人々のケアは複雑で困難なものである。本ガイドラインの目的は、マルチモビディティ患者および/またはポリファーマシー患者の臨床管理に関する勧告を作成し、ケアの質を向上させるためのエビデンスに基づくガイダンスを提供することである。勧告は、GRADE(Grading of Recommendations Assessment, Development and Evaluation)に従って作成された。全体として、4つのテーマ領域に焦点を当てた14の勧告が発表された。(1.) 一般原則、(2.) 個別ケアの対象者、(3.) マルチモビディティ患者および/またはポリファーマシー患者に対する個別ケア、 (4.) ケアのモデル、の4つのテーマ分野に焦点を当てた14の勧告が発表された。これらの勧告は、マルチモビディティおよび/またはポリファーマシーを有する患者への個別ケアの提供、 および健康上のマイナス転帰のリスクが高い患者の特定によるケアの優先順位を支持するものである。利用可能なエビデンスが限られているため、定義されたすべての質問に対して勧告を出すことはできず、したがって、マルチモビディティおよび/またはポリファーマシーを持つ患者の複雑なケアに関 するいくつかの側面をこのガイドラインでカバーすることはできない。このことは、この分野の研究をさらに進め、この集団のケアを改善するためのエビデンスが必要であることを示唆している。
導入
高齢化の進行に伴い、医療、社会、介護の面で大きな問題を抱える患者の管理を改善するための臨床ガイドラインや医療政策の必要性が高まっています。人口に占める高齢者の割合は世界的に、特にイタリアで増加しており、2045年までにイタリア人口の3分の1以上が65歳以上になると推定されています。年齢は、同一人物に複数の慢性疾患が蓄積されることと関連しており、これはマルチモビディティと呼ばれる状態です。マルチモビディティの有病率は60歳を過ぎると劇的に増加し、80歳を超えるとほとんどの人がこの状態に陥ります。
マルチモビディティがもたらす結果のひとつに、多数の薬剤の使用があり、これは特に高齢者に多く、ポリファーマシーという状態を定義しています。ポリファーマシーの有病率は年齢とともに増加し、高齢者では10~90%と幅があります 。イタリアでは、薬の使用に関する国の報告書によると、高齢男性の29%、高齢女性の30%が1年に10種類以上の薬を使用しています。高齢者では、ポリファーマシーが副作用(ADR)の可能性を高め、計画外入院の予防可能な原因となり、罹患率、死亡率、医療費を増加させます 。全入院患者の約5%がADRに起因し、入院患者の5%が入院中にADRを経験し、欧州では年間197,000人がADRにより死亡していると推定されています。個々の薬剤の処方が疾患別ガイドラインで推奨されていても、ポリファーマシーはしばしば薬剤間および薬剤-疾患間の相互作用と関連しています。したがって、マルチモビディティとポリファーマシーの両方が、入院、転倒、障害、死亡などの臨床上の負の転帰と関連する可能性があります。
全体として、上記の証拠は、ますます高齢化する人口動態の推移を支えるには、臨床実践と医療・社会福祉制度の適応が必要であり、単一の疾患特異的アプローチから高齢者の複雑性を考慮した個人中心的アプローチに移行する必要があることを示唆している。この必要性に応えて、ここ数十年の間に、患者管理に対する臨床とケアのアプローチは、全体としての人に焦点を当てた漸進的な進化を遂げてきた。
目的
本ガイドラインは、マルチモビディティおよび/またはポリファーマシーを持つ人々の臨床管理に関する勧告を作成し、これらの症状を持つ人々に提供されるケアの質を改善するためのエビデンスに基づくガイダンスを提供することを目的としています。本勧告は、マルチモビディティ患者および/またはポリファーマシー患者、その介護者、医療従事者、医療システムを対象としている。本ガイドラインは、患者さんのケアに関わるすべての主要な関係者の業務を改善し、関係者間の相互作用を強化することが期待されます。
方法
専門家会議
Multimorbidity and Polypharmacy Guidelinesは、イタリア老年医学会(SIGG)のイニシアチブにより、老年医学、内科学、薬学、一般医学の分野で活動する主要な国内学会が参加して作成されたものです。
イタリア一般医学会 (Società Italiana di Medicina Generale e delle Cure Primarie)
イタリア内科学会 (Società Italiana di Medicina Interna)
イタリア病院・地域老年医学会 (Società Italiana di Geriatria Ospedale e Territorio)
イタリア薬理学会 (Società Italiana di Farmacologia)
イタリア病院内科学会(Federazione delle Associazioni dei Dirigenti Ospedalieri Internisti Medicina Interna)
パネルディスカッションでは、参加学会の代表として疫学者、薬剤師、内科医、老年病医、薬理学者、一般開業医、看護師が確認されました。また、価値観、優先順位、好みといった患者さんの視点も考慮し、患者さんの代弁者も参加しました。患者支持者の意見は、パネル全体の意見とともに、マルチモビディティ・ポリファーマシー患者の管理に関する福祉的・組織的問題を特定するために不可欠なものであった。
本ガイドラインの推奨事項は,イタリア国立衛生研究所の国立臨床・医療の質・安全センター(Centro Nazionale per l'Eccellenza Clinica, la Qualità e la Sicurezza delle Cure dell'Istituto Superiore di Sanità-v. 1.3.2April 2019)が開発した臨床実践ガイドライン作成のための方法論マニュアルに従って作成されており,GRADE法およびGRADE-Adolopment法に基づき,勧告の評価・開発・評価(Gradding of Recommendations Assessment, Development and Evaluation)が行われている. ガイドラインの質を向上させるため、2人の外部専門家レフェリーが方法と推奨を評価し、ガイドラインの最終版でパネルメンバーが考慮したコメントを提供した。
レビューの質問
National Institute for Health and Clinical Excellence(NICE)が2016年に「Multimorbidity: clinical assessment and management」に関するガイドラインを作成したため、パネルはこれらのガイドラインを概念的フレームおよび出発点として使用し、レビュークエスチョンの一部を更新し、新しい優先質問を識別することにした。NICEの勧告を適応し、新たな勧告を策定するプロセスには、いくつかの段階があった。
1.
NICEガイドラインで既に扱われているレビュークエスチョンで、国内の観点から関連性のあるものを評価・選定。
2.
新たなレビュークエスチョンの特定
3.
新しいレビュークエスチョンに対するPICOs(患者または集団、介入、比較、結果)の定義。
4.
文献のレビュー。これには、NICEガイドラインから選択された質問に対してNICE研究者が行ったレビューの更新、または新しい質問ごとに新しいレビューを実施することが含まれます。NICEのレビューの更新が行われた場合、NICEが採用したのと同じ検索戦略が使用された。その後、NICEガイドラインの出版後に発表された論文をレビューすることで検索を更新した。
5.
レビュー結果のパネルへの提示と、各レビュークエスチョンに対するパネルメンバーによる提言の策定。
表1に本ガイドラインで選択したレビュークエスチョンを示す。図1に示すように、レビュークエスチョンは、多疾病やポリファーマシーに関連するいくつかの領域をカバーするように選択された。

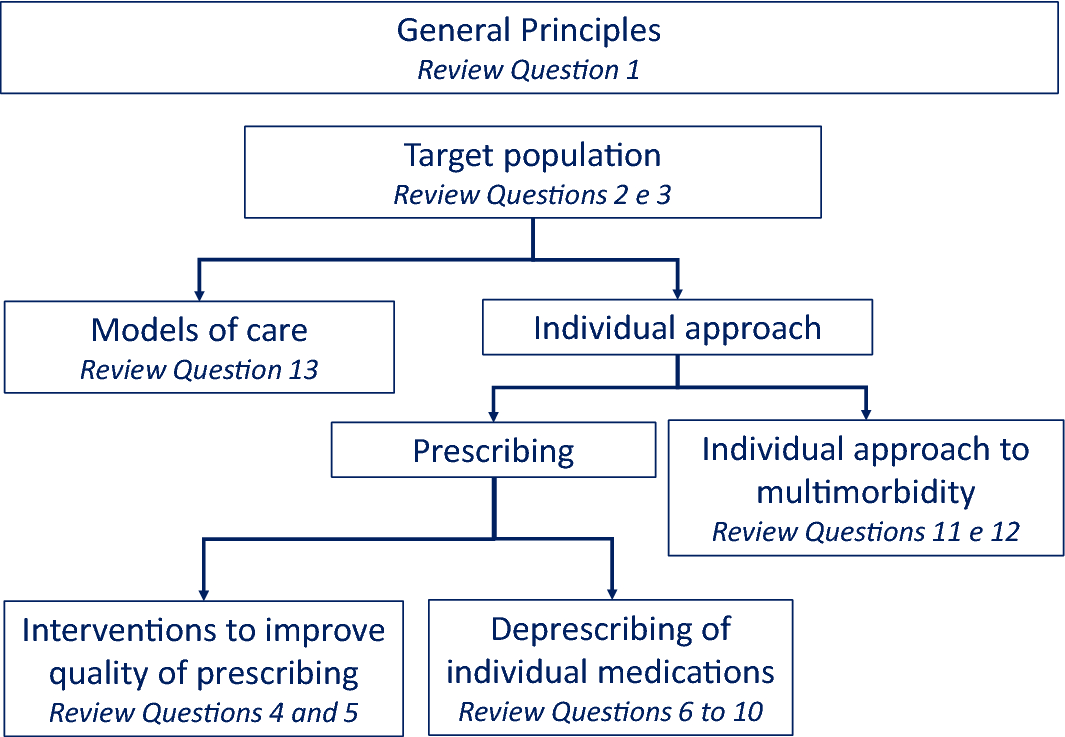
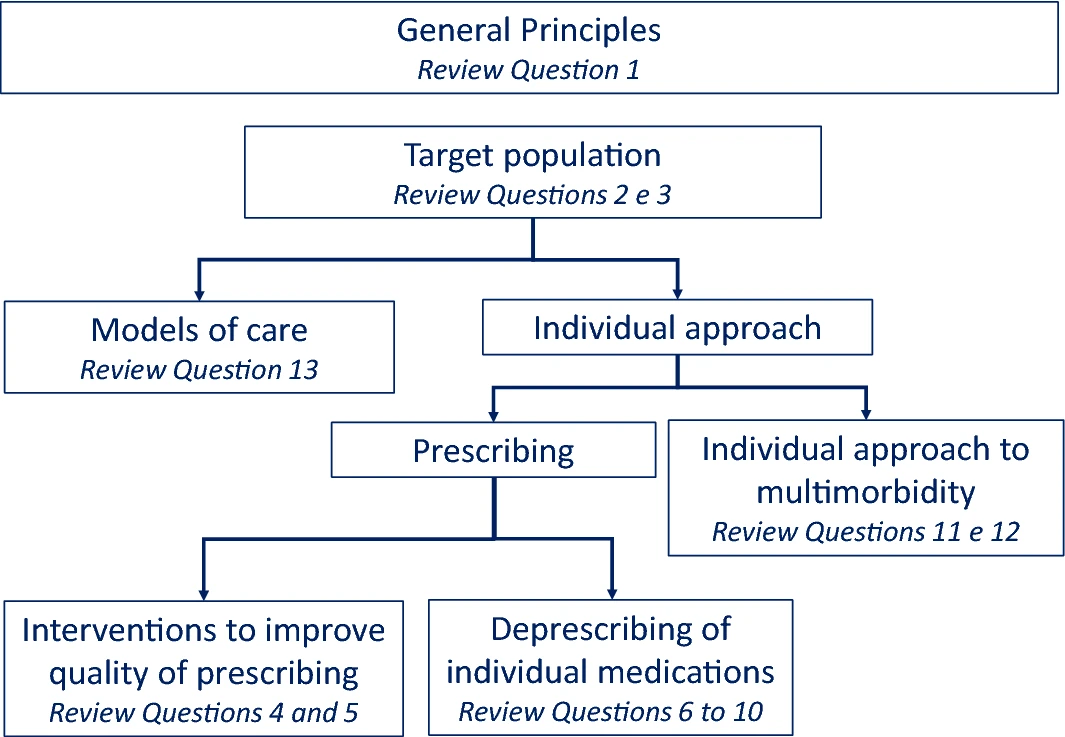
一般原則-質問1
マルチモビディティやポリファーマシーを持つ人のケアの評価、優先順位、管理に関する勧告を出すことを目的として、いくつかのガイドラインが提案されています。これまでに発表されたガイドラインでは、マルチモビディティ・ポリファーマシーとその介護者だけでなく、医療従事者や医療システムの組織に対しても、これらの人々のケアのプロセスを最適化することを最終目的として、推奨事項が提示されています。パネルディスカッションでは、これらの問題に関する国際的なガイドラインのレビューを通じて、マルチモビディティ患者やポリファーマシーを持つ人々のケアを評価、優先、管理する際に医療従事者が考慮すべき主要な原則を明らかにすることの重要性について議論されました。
個別ケアアプローチの対象者-質問2、質問3
パネルは、マルチモビディティ患者は不均質であり、グローバルな健康状態や悪い結果のリスクは大きく異なる可能性があるという事実を認めた。マルチモビディティがもたらす結果は、臨床症状の数に基づいて直線的に推定できないことはよく知られている。したがって、最も治療が必要で複雑な患者群、すなわち個別化・統合化された医療アプローチから最も恩恵を受ける可能性のある患者群を特定するための患者層別化の戦略が必要である。このため、審査委員会は、マルチモビディティ患者のリスク層別化を支援するツールの特定と、現行のガイドラインで定義されている特定のケアアプローチの対象となる患者の特定に焦点を当てたレビューを行うことを決定しました。
マルチモビディティおよび/またはポリファーマシーを有する患者の個別ケア-質問4-12
パネルディスカッションでは、マルチモビディティ・ポリファーマシーの多くは複雑な健康上のニーズを有しており、標準的な単一疾患指向の治療アプローチは採用できないことが認識された。パネルディスカッションでは、このような患者に対する個別ケアアプローチの重要性が検討され、健康上の優先事項の特定とケアプロセスへの患者の関与が、オーダーメイドの介入のための2つの柱であることが認識された。さらに、単一疾患指向のアプローチの適用はしばしばポリファーマシーにつながり、複雑な健康上のニーズを持つ患者には、薬剤使用に対してより個別化されたアプローチを採用すべきであることを強調しました。薬物負担の軽減の重要性は、マルチモビディティ患者やポリファーマシーに関する優先事項として広く認識されていますが、臨床現場での実現が困難であることが証明されています。このような理由から、パネルディスカッションでは、目標志向のケア、自己管理、デプレスクリプションの問題を、専用のキー・クエスチョンで取り上げることにしました。具体的には、降圧剤、プロトンポンプ阻害剤、スタチン、抗血小板剤、ビタミンD(イタリアで最も多く処方されている薬剤の一つ)のマルチモビディティ患者への投与中止に関するエビデンスについて質問した。
ケアのモデル - 質問13
マルチモビディティの人は複雑なニーズを持っていることが多い。パネルディスカッションでは、多くのケアモデルがこのような複雑性を考慮せず、従来の単一疾患指向のアプローチに基づいていることが認識された。その結果、マルチモビディティ患者はしばしば断片的なケアを受け、非効率的で効果のない、有害な可能性のある臨床的介入を受けることになる。理想的には、マルチモビディティ患者に対するケアは、複数の医療従事者が関与し、多次元(すなわち、臨床的、機能的、社会的)を包含し、確固たる科学的証拠に基づくものであるべきである。しかし、現在までに実施されているマルチモビディティの統合ケアプログラムのすべてが、そのようなエビデンスに基づいているわけではありません。さらに、これらのプログラムは異種混合であることが多く、標準化も不十分である。マルチモビディティ患者を質の高いケアで管理するためには、どのようなアプローチが適しているのかを明らかにすることが急務であると考えられました。
文献レビュー
PubMed、Medline、Embase、Cochrane、Epistemonikos などの主要な科学データベースで、マルチモビディティ患者および/またはポリファーマシー患者に限定して検索を行った。NICEガイドラインで既に扱われているレビュークエスチョンについては、NICEが使用した検索戦略を採用することとした。残りの質問については、MeSH用語とフリータームを用いて検索戦略を構築した。更新が必要なレビュークエスチョンについては,NICEガイドライン2016の研究開始日から2020年まで検索を行った。新規のレビュークエスチョンには期間制限を設けなかった。レビュークエスチョン1のみ,老年医学,内科学,家庭医学の分野における科学的関連性のあるウェブサイトおよび複数の組織のウェブサイトを検索した。研究の選択、データ抽出、研究の質の評価、データの要約に採用した方法論は、別の場所で説明されている。
エビデンスから提言へ
研究された介入策のエビデンスと費用対効果(利用可能な場合)の確実性に基づいて、パネルは2種類の勧告を発表した。
強い勧告:利益がリスクを明らかに上回り(プラス)、またはその逆(マイナス)。
弱勧告:利益とリスクのバランスがとれていない、または不確実である。
3つの検討課題(課題6、9、11)については、利用できる証拠が限られているため、勧告は出さなかった。
推奨
一般原則
レビューの質問1:マルチモビディティ患者のケアを評価し、優先順位をつけ、管理するためには、どのような原則が重要か?
推奨 マルチモビディティおよび/またはポリファーマシーを持つ人の最適なアウトカムを達成するために、医療従事者と患者の相互作用に関する以下の原則が推奨される。
1.
健康の軌跡、臨床的ケアのニーズ、およびケアプランに対する本人の希望を確認する。
2.
慢性疾患と薬物治療の相互作用、およびケアと生活環境に関する個人の好みを考慮した個別のケアプランに合意する(これには以下が含まれる)。
a.
現在と将来の現実的な治療目標と治療計画(アドバンスド・ケア・プランも含む)を明確にする。
b.
ケアコーディネーションの責任者を決めること。
c.
個別のケアプランを、本人、介護者、およびケアプロセスに関わるすべての医療従事者と共有する。
d.
治療の目的、必要性、有効性、安全性を評価し、新しい治療を開始するか、継続する か、不要な治療を中断するかを決定するために、定期的なフォローアップと頻繁な薬剤 評価を計画すること。
e.
緊急医療へのアクセスを規制し、簡素化するためのルールを確立すること。
3
薬の使用について患者や介護者を教育し、治療の自己管理を支援するとともに、ポリファーマシーのリスクとベネフィットに関する知識を深め、脱処方法に関する情報を提供する。
推奨の強さ 強い。
推奨する。マルチモビディティおよび/またはポリファーマシーを有する患者への最適なアプローチを実施するために、医療従事者は以下の原則を考慮する必要がある。
1.
科学的根拠を文脈化する。
2.
患者の臨床的・社会的な特徴や個人の嗜好に照らして、単一疾患に対する特定のガイドラインを使用することの利益とリスクの比率を評価する。
3.
有効性が証明されている薬剤を、最小限の有効量、最小限の投与単位、最小限の1日投与量で使用する。
4.
薬物相互作用(薬物-薬物、薬物-疾患、薬物-食品、薬物-栄養補助食品の相互作用を含む)による薬物有害反応、不適切な処方の可能性、処方カスケードに注意し、薬剤処方適正基準を適用する、あるいはコンピューターによる処方支援ツールを使用する。
勧告の強さ 強い。
推奨 マルチモビディティおよび/またはポリファーマシーを有する人のケアパスは、以下の原則に従って組織化されるべきである。
1.
医療従事者とソーシャルワーカー間、病院と地域ケア間の連携と協力を改善し、ケアの統合と継続性を促進する。
2.
社会福祉と医療サービス間の情報共有のための効果的な技術やシステムを開発し、利用する。
3.
マルチモビディティやポリファーマシー、慢性疾患予防のための専門的な教育・訓練を推進する。
これらの原則は、マルチモビディティ、ポリファーマシー、デプレスクリプションに関する研究の国家戦略計画に盛り込まれる必要がある。現行のガイドラインは、これらの問題を反映するように更新されるべきであり、実施プロセスを開始する必要がある。
勧告の強さ 強い。
個別ケアアプローチの対象者
レビュークエスチョン2:計画外入院のリスクがある多疾病患者を特定するのに最も適したリスクツールは何か?
推奨する。Frailty Indexは、計画外入院のリスクのあるマルチモビディティ患者を特定するために用いることができる。
推奨の強さ 弱い。
レビュークエスチョン3:生命予後を低下させるリスクのあるマルチモビディティ患者を最もよく識別するリスクツールは何か?
推奨する。入院または退院した患者のうち、マルチモビディティで余命が限られている人を特定するために、臨床的脆弱性尺度(CFS)、Frailty Index、多次元予後指数(MPI)などの有効なツールが推奨される。
推奨の強さ 強い。
推奨する。地域居住者においては、Charlson Comorbidity Index、Frailty Index、および歩行速度検査は、多疾病患者および生命予後制限者を特定するために使用することができる。
推奨の強さ 弱い。
マルチモビディティおよび/またはポリファーマシーを持つ患者のケアへの個別アプローチ
レビューの質問4:ポリファーマシーの削減と薬物治療の最適化にはどのような介入が有効か?
推奨 ポリファーマシーを減らし、薬物治療を最適化するための介入は、可能な限り集学的アプローチによる包括的で多面的な評価、本人および/または介護者の積極的関与、標準基準による不適切な処方の特定および/または脱処方のためのデジタル支援ツールの使用に基づかなければならない。開始された介入の遵守を評価し、脱処方に関連する症状を発見し管理するために、患者をフォローアップすることが不可欠である。
推奨の強さ 強い。
レビューの質問 5:ポリファーマシーを減らすための介入の臨床効果と費用対効果はどの程度か?
推奨する。マルチモビディティおよび/またはポリファーマシーを有する高齢者の転倒リスクを低減するために、薬剤数を減らし、薬物治療を最適化するための介入が推奨される。このような介入は、できれば集学的アプローチを用いた患者の包括的評価、標準的な基準および/または脱処方を支援するデジタルツールを用いた不適切な処方の評価、累積薬物毒性の推定、転倒リスクの評価、および患者および/または介護者の積極的関与に基づくものであるべきである。
勧告の強さ 強い。
レビュークエスチョン6:降圧治療のディスクレジットの臨床効果と費用対効果はどの程度か?
質問6に対するパネルノート
低~中品質のエビデンスは、降圧治療の処方は血圧管理における標準的な臨床診療と比較して劣っていないことを示唆している。しかし、利用可能なエビデンスは長期的な臨床結果を検証しておらず、結果はまちまちである。したがって、降圧治療の中止に関する勧告を行うことはできない。また、マルチモビディティ患者やポリファーマシー患者における降圧治療中止の費用対効果を評価するために、さらなる研究の必要性を強調している。
レビュークエスチョン7:プロトンポンプ阻害薬の再処方の臨床的・費用対効果は?
推奨する。プロトンポンプ阻害薬の明確な適応がない患者には、脱処方することが推奨される(付録のイタリア医薬品庁の適応を参照)。
プロトンポンプ阻害剤は、蓄膿症、消化不良、その他の胃食道逆流症の症状(バレット食道、重症食道炎(グレードCまたはD)、消化管出血の病歴がない場合、出血リスクの高い人に対する低用量のNSAIDsまたはアスピリンの長期使用などその他の治療的適応がない場合)に対して治療を受け、症状の改善が見られた人に対し、最大6週間の治療期間の後に非処方として下さい。症状が再燃した場合には、プロトンポンプ阻害剤による新たな治療を検討してもよい(すなわち、オンデマンド使用)。
勧告の強さ 強い。
レビュークエスチョン8:スタチン系薬剤の脱処方による臨床効果および費用対効果はどうか?
推奨する。一次予防および/または二次予防としてのスタチンによる治療は、余命が1年未満のすべての人に中止すべきである。
一次予防としてスタチンを使用している80歳以上の患者のスタチン処方を中止する判断は、以下のことに基づいて行うべきである。
1.
治療のリスク・ベネフィットの評価(心血管危険因子、余命、虚弱体質、薬物-薬物相互作用の観点より)。
2.
治療法の選択肢について、本人との話し合いと共有の意思決定を行う。
推奨の強さ 強い。
レビュークエスチョン9:アスピリンや他の抗血小板薬の非処方による臨床効果と費用対効果はどの程度か?
質問 9 の見直しに関するパネルメモ
利用可能なエビデンスが限られており、このトピックに関する唯一の研究の質が低いため、推奨はできない。介入研究による新たなエビデンスの創出が必要である。
レビューの質問10:マルチモビディティ患者におけるビタミンD治療の臨床的有効性は?
推奨する。患者の血漿25(OH)Dレベルにかかわらず、ビタミンD治療は、骨折のリスクを減らすために、マルチモビディティで骨粗鬆症の高齢患者にのみ、または転倒のリスクを減らすために施設収容の患者にのみ推奨される。
推奨の強さ 弱い。
推奨度 患者の血漿25(OH)Dレベルにかかわらず、マルチモビディティ合併高齢者におけるビタミンD治療は、骨粗鬆症や転倒以外の状態(例えば、感染症、心疾患、癌)の予防や治療のために使用すべきではない。
勧告の強さ 弱い。
レビュークエスチョン11:マルチモビディティ患者に対する目標指向型ケアはどの程度有効か?
レビュー質問 11 に対するパネルメモ
このテーマで利用できる研究の限界と、このテーマに焦点を当てた実験的介入と対照群の間に実質的な差がないことをパネルは認めている。従って、委員会は勧告を出すことはできないが、目標指向型ケアの分野における研究の質を向上させることが緊急に必要であることを強調している。この研究は、次のような問題を考慮する必要がある。
目標指向型ケアモデルの実用的な定義と、モデルの正確さを評価するための適切な方法論に関するコンセンサスを見出すこと。
実験的介入の特徴的な要素を含まない標準的治療に割り付けられた対照群とモデルを比較すること。
患者や介護者に関連する結果指標を定義し、検証されたツールで評価すること。
レビューの質問 12:マルチモビディティ患者に対する自己管理と専門家による患者プログラムの臨床効果と費用対効果は?
推奨する。疾患や関連治療の自己管理を高め、生活の質を向上させるために、マルチモビディティ患者やその介護者は、医療従事者、介護者、専門患者を含む集学的かつ個別的なアプローチを用いた教育介入を検討する必要がある。
勧告の強さ 弱い
ケアのモデル
レビュークエスチョン13:どのようなケアモデルがマルチモビディティ患者の転帰を改善するか?
推奨する。マルチモビディティ患者およびポリファーマシー患者の健康アウトカムを改善するために、以下の特徴を有するケアモデルが推奨される:包括的評価、集学的アプローチ、ケア選択への患者の積極的関与、個人に合わせた治療計画、および定期的なフォローアップ。
推奨の強さ 強い。
結論
本ガイドラインは、高齢化、一般内科、薬理学の分野で活躍するイタリアの最も関連性の高い学会の関与のもと、医療の質を向上させ、マルチモビディティ患者やポリファーマシーの管理に携わる医療従事者に指針を示すことを目的として作成された。この勧告は、マルチモビディティおよび/またはポリファーマシーを有する人々への個別ケアの提供、および健康上の負の転帰のリスクが高い個人の特定によるケアの優先順位付けを支援することができる。さらに、個人の嗜好やケア目標を考慮した個別のケアプランの作成に患者が関与し、薬剤の使用に関する教育を継続的に行い、治療の自己管理をサポートすることで、患者とケアの決定を共有することの重要性が強調されている。しかし、本ガイドラインでは、マルチモビディティ患者やポリファーマシー患者の複雑なケアに関連するすべての側面が網羅されているわけではなく、利用できるエビデンスも限られているため、定義したすべての検討項目について勧告を出すことはできなかった。このことは、この集団におけるより良いケアにつながる知識を向上させるために、より多くの研究が必要であることを強調している。
まとめ
(1.) 一般原則
質問1:マルチモビディティ患者のケアを評価し、優先順位をつけ、管理するためには、どのような原則が重要か?
1. 健康の軌跡、臨床的ケアのニーズ、およびケアプランに対する本人の希望を確認
2.慢性疾患と薬物治療の相互作用、およびケアと生活環境に関する個人の好みを考慮した個別のケアプランに合意
a.現在と将来の現実的な治療目標と治療計画を明確にする。
b.ケアコーディネーションの責任者を決める。
c.個別のケアプランを、本人、介護者、およびケアプロセスに関わるすべての医療従事者と共有する。
d.治療の目的、必要性、有効性、安全性を評価し、新しい治療を開始するか、継続する か、不要な治療を中断するかを決定するために、定期的なフォローアップと頻繁な薬剤 評価を計画する。
e.緊急医療へのアクセスを規制し、簡素化するためのルールを確立する。
3 薬の使用について患者や介護者を教育し、治療の自己管理を支援するとともに、ポリファーマシーのリスクとベネフィットに関する知識を深め、脱処方法に関する情報を提供する。
医療従事者は以下の原則を考慮する必要がある。
1.科学的根拠を文脈化する。
2.患者の臨床的・社会的な特徴や個人の嗜好に照らして、単一疾患に対する特定のガイドラインを使用することの利益とリスクの比率を評価する。
3.有効性が証明されている薬剤を、最小限の有効量、最小限の投与単位、最小限の1日投与量で使用する。
4.薬物相互作用(薬物-薬物、薬物-疾患、薬物-食品、薬物-栄養補助食品の相互作用を含む)による薬物有害反応、不適切な処方の可能性、処方カスケードに注意し、薬剤処方適正基準を適用する、あるいはコンピューターによる処方支援ツールを使用する。
ケアパスは、以下の原則に従って組織化されるべきである。
1.医療従事者とソーシャルワーカー間、病院と地域ケア間の連携と協力を改善し、ケアの統合と継続性を促進する。
2.社会福祉と医療サービス間の情報共有のための効果的な技術やシステムを開発し、利用する。
3.マルチモビディティやポリファーマシー、慢性疾患予防のための専門的な教育・訓練を推進する。
(2.) 個別ケアの対象者
質問2:計画外入院のリスクがある多疾病患者を特定するのに最も適したリスクツールは何か?
Frailty Indexは、計画外入院のリスクのあるマルチモビディティ患者を特定するために用いることができる。
質問3:生命予後を低下させるリスクのあるマルチモビディティ患者を最もよく識別するリスクツールは何か?
臨床的脆弱性尺度(CFS)、Frailty Index、多次元予後指数(MPI)などの有効なツールが推奨される。
Charlson Comorbidity Index、Frailty Index、および歩行速度検査は、マルチモビディティ患者および生命予後制限者を特定するために使用することができる。
(3.)マルチモビディティ患者および/またはポリファーマシー患者に対する個別ケア
レビューの質問4:ポリファーマシーの削減と薬物治療の最適化にはどのような介入が有効か?
ポリファーマシーを減らし、薬物治療を最適化するための介入は、可能な限り集学的アプローチによる包括的で多面的な評価、本人および/または介護者の積極的関与、標準基準による不適切な処方の特定および/または脱処方のためのデジタル支援ツールの使用に基づかなければならない。開始された介入の遵守を評価し、脱処方に関連する症状を発見し管理するために、患者をフォローアップすることが不可欠である。
レビューの質問 5:ポリファーマシーを減らすための介入の臨床効果と費用対効果はどの程度か?
推奨する。マルチモビディティおよび/またはポリファーマシーを有する高齢者の転倒リスクを低減するために、薬剤数を減らし、薬物治療を最適化するための介入が推奨される。このような介入は、できれば集学的アプローチを用いた患者の包括的評価、標準的な基準および/または脱処方を支援するデジタルツールを用いた不適切な処方の評価、累積薬物毒性の推定、転倒リスクの評価、および患者および/または介護者の積極的関与に基づくものであるべきである。
レビュークエスチョン6:降圧治療のディスクレジットの臨床効果と費用対効果はどの程度か?
降圧治療の中止に関する勧告を行うことはできない。また、マルチモビディティ患者やポリファーマシー患者における降圧治療中止の費用対効果を評価するために、さらなる研究の必要性を強調している。
レビュークエスチョン7:プロトンポンプ阻害薬の再処方の臨床的・費用対効果は?
推奨する。プロトンポンプ阻害薬の明確な適応がない患者には、脱処方することが推奨される。
プロトンポンプ阻害剤は、蓄膿症、消化不良、その他の胃食道逆流症の症状(バレット食道、重症食道炎(グレードCまたはD)、消化管出血の病歴がない場合、出血リスクの高い人に対する低用量のNSAIDsまたはアスピリンの長期使用などその他の治療的適応がない場合)に対して治療を受け、症状の改善が見られた人に対し、最大6週間の治療期間の後に非処方として下さい。症状が再燃した場合には、プロトンポンプ阻害剤による新たな治療を検討してもよい(すなわち、オンデマンド使用)。
レビュークエスチョン8:スタチン系薬剤の脱処方による臨床効果および費用対効果はどうか?
推奨する。一次予防および/または二次予防としてのスタチンによる治療は、余命が1年未満のすべての人に中止すべきである。
一次予防としてスタチンを使用している80歳以上の患者のスタチン処方を中止する判断は、以下のことに基づいて行うべきである。
1.治療のリスク・ベネフィットの評価(心血管危険因子、余命、虚弱体質、薬物-薬物相互作用の観点より)。
2.治療法の選択肢について、本人との話し合いと共有の意思決定を行う。
レビュークエスチョン9:アスピリンや他の抗血小板薬の非処方による臨床効果と費用対効果はどの程度か?
利用可能なエビデンスが限られており、このトピックに関する唯一の研究の質が低いため、推奨はできない。
レビューの質問10:マルチモビディティ患者におけるビタミンD治療の臨床的有効性は?
推奨する。患者の血漿25(OH)Dレベルにかかわらず、ビタミンD治療は、骨折のリスクを減らすために、マルチモビディティで骨粗鬆症の高齢患者にのみ、または転倒のリスクを減らすために施設収容の患者にのみ推奨され骨粗鬆症や転倒以外の状態(例えば、感染症、心疾患、癌)の予防や治療のために使用すべきではない。
レビュークエスチョン11:マルチモビディティ患者に対する目標指向型ケアはどの程度有効か?
勧告を出すことはできないが、目標指向型ケアの分野における研究の質を向上させることが緊急に必要である。
レビューの質問 12:マルチモビディティ患者に対する自己管理と専門家による患者プログラムの臨床効果と費用対効果は?
疾患や関連治療の自己管理を高め、生活の質を向上させるために、マルチモビディティ患者やその介護者は、医療従事者、介護者、専門患者を含む集学的かつ個別的なアプローチを用いた教育介入を検討する必要がある。
(4.) ケアのモデル
レビュークエスチョン13:どのようなケアモデルがマルチモビディティ患者の転帰を改善するか?
推奨する。マルチモビディティ患者およびポリファーマシー患者の健康アウトカムを改善するために、以下の特徴を有するケアモデルが推奨される:包括的評価、集学的アプローチ、ケア選択への患者の積極的関与、個人に合わせた治療計画、および定期的なフォローアップ。
標準的なマルチモビディティのガイドラインな印象です。
勉強になりました。