P波のチェック
- 基本的にはⅡ誘導とV1誘導で確認する。
- Ⅱ誘導:長軸方向で見たP波
- V1誘導:短軸方向で見たP波
P波の異常
肺性P波
- 長軸方向で右房波を見たもの
- Ⅱ, Ⅲ, aVF誘導のどれかで高さが2.5mm(0.25mV)以上の先鋭したP波を認める。
波形の解釈
右房負荷の時に見られる波形であるが、診断陽性率はそこまで高くはない。(滴状心や立位心による洞結節の上方シフトにより起こることもあるため)
右心性P波
- 短軸方向で右房波を見たもの
- V1またはV2のP波の高さが2mm(0.20mV)以上
波形の解釈
右房負荷を示唆する。
僧帽性P波
- 長軸方向で左房波を見たもの
- Ⅱ誘導で二峰性のP波。3mm以上の幅で1mm以上の間隙をもつもの。
波形の解釈
左房負荷を示唆する。
左心性P波
- 短軸方向で左房波を見たもの
- P terminal force V1(Morris Index)≧0.04
波形の解釈
左房負荷を示唆する。
形の違うP波
異所性心房調律
⇒ 経過観察で基本的には問題なし。
Q波の異常
異常Q波
定義
- 幅が0.04秒以上(1mm以上)で深さがR波高の1/4以上の絶対値を有するもの。
- 右側の誘導のaVRとV1は陰性成分が大きい ⇒ 異常Q波があるのは普通。
- Ⅲ誘導とaVLは電気軸に直交している ⇒ 単独なら異常Q波があっても良い。
波形の解釈
- 連続する2つ以上の誘導で異常が見られる場合には虚血を示唆する。
- 基本的には陳旧性の梗塞である。ただし、ST変化や動的T波の陰転化を伴う場合には直近で起きた心筋梗塞(おくれMI:急性期~亜急性の梗塞)を疑う。
鑑別疾患
鑑別疾患
基本的には陳旧性心筋梗塞(OMI)だが、ヘミブロックなどによる軸偏位が異常Q波に見えることがあるので注意する。
R波の異常
定義
- V1→V4にかけてR波の増高不良
- V3のR波が3mm以下
波形の解釈
- 前壁誘導の起電力が低下している
⇒ 虚血の可能性あり。
- 特にST変化、動的T変化を伴う場合はACSを疑う。
- 異常Q波のない2相性T波/深い冠性T波を伴う場合には早期再還流を疑う。
定義
V1→V4にかけてR波が逆に減高する。
波形の解釈
- PRWPよりもより強く虚血を示唆する。
- 特にST変化、動的T変化を伴う場合はACSを疑う。
- 異常Q波のない2相性T波/深い冠性T波を伴う場合には早期再還流を疑う。
Fragmented QRS
定義
簡単に言うと、QRSが割れた形(ギザギザ)になっているもの
- 正常QRS幅の場合:連続する2つ以上の誘導で、QRS波形でR’波、QRS内のノッチ、複数のR波(fragmentation)のいずれかを認める
- QRS幅延長の場合:連続する2つ以上の誘導で、3個以上のR波またはノッチが認められるもの
波形の解釈
なんらかの心室内伝導障害(虚血など)が疑われる。
V1のR波の上昇
定義
通常、V1はR<Sとなる。R波が高い場合はおかしい。
鑑別
- Normal variant
- 後壁梗塞:後壁誘導の異常Q波の鏡像。V1やV2でST低下
- 右室肥大:V1のR波が7mm以上、右室ストレイン
- 右脚ブロック
- A型WPW
- 右胸心
右脚ブロック
- V1~V3でrSR'型+ST低下・T波の陰転化
- Ⅰ, aVL, V5, V6で幅広いS波。ただしR>Sとなる(左の方が起電力が大きいので)
- QRS幅が0.10秒~0.12秒のときは不完全右脚ブロック、0.12秒以上のときは完全右脚ブロックと呼ぶ。
左脚ブロック
- V5, 6誘導でRR'型もしくは大きなR波±ST低下・T波の陰転化
- V1誘導で幅広いS波(QSパターンもしくは rS型となる)±V1, 2誘導などでST上昇
- QRS幅が0.10秒~0.12秒のときは不完全左脚脚ブロック、0.12秒以上のときは完全左脚ブロックと呼ぶ。
左脚前枝ブロック
- 高度な左軸偏位
- Ⅰ, aVLでqRパターン
- Ⅱ, Ⅲ, aVFでrSパターン
左脚後枝ブロック
- 高度な右軸偏位(+110度以上)
- Ⅰ, aVLでrSパターン
- Ⅱ, Ⅲ, aVFでqSパターン
高電位、低電位
左室高電位
- RV5(またはRV6)>26mm
- RaVL>11mm
- SV1+RV5(またはRV6)>35mm
右室肥大
以下の複数を満たす場合に疑う
- 右軸偏位(マスト!)
- RV1≧7mm(不完全右脚ブロックの場合はR‘≧10mm, 完全の場合はR’≧15mm)
- 高いR波(V1でR>S)
- R peak time(V1)≧04秒
- V5, 6でR<S
- V1でストレインパターン
低電位
QRSの振幅が、肢誘導で5mm以下、胸部誘導で10mm以下。
ST上昇
ST上昇の機序
以下のような病態を想定する。
❶ 虚血性心疾患、心外膜炎、心筋炎(虚血や炎症により活動電位の低下)
❷ 脚ブロックや早期再分極(再分極の異常)
定義
ST上昇:連続する2つ以上の誘導で新規のJ点の上昇
V2,V3以外:1㎜以上の上昇
V2,V3:男性で40歳以上は2.0㎜、40歳未満は2.5㎜、女性は年齢問わず1.5㎜以上
aVR、V7~V9、右側誘導:0.5mm以上
虚血を疑う形
Straight型もしくはConvex型で虚血を疑う。
Concave型(にっこりサイン)は虚血以外を疑う。
波形の解釈
- 連続する2つ以上の誘導でStraight型もしくはConvex型ST上昇が見られる場合には貫壁性の心筋梗塞を考える。
- 発症時期としては超急性~亜急性期の所見であり、緊急で循環器内科コンサルトが必要になる。
鑑別疾患
- 虚血性心疾患
- 心膜炎
- たこつぼ心筋症
- 早期再分極
- 脚ブロック
- ブルガダ症候群
STEMI vs 心膜炎 vs 早期再分極 vs たこつぼ心筋症
- STEMI
Straight型もしくはConvex型、Ⅲ>ⅡのST上昇。
- 心膜炎
広範なST上昇、PR低下(心房のST上昇を反映)、aVRでST低下(ミラーイメージ)・PR上昇、Spodick's sign(TPラインの低下)、V6のST/T≧0.25
- 早期再分極
J波(V4~V5に出やすい)、Concave型のST上昇(にっこりサイン)、V6でST/T<0.25(心膜炎との鑑別)
- たこつぼ心筋症
広範なST上昇、V1誘導でST変化なし、aVRでST低下(ミラーイメージ)。亜急性期にはGiant negative TとaVRで陽性T波(ミラーイメージ)
冠動脈の支配領域

ミラーイメージと責任病変の推定
✅aVRのST上昇(LMT病変)→下壁誘導ST低下
✅aVR上昇+広範なST低下(①重症3枝病変、②相対的心筋虚血)
✅LAD近位部の梗塞(V1~V4でST上昇)→下壁誘導(Ⅱ,Ⅲ,aVF)
※遠位部の梗塞ではミラーイメージは出ない。
✅下壁誘導(Ⅱ,Ⅲ,aVF)→前壁誘導、高位側壁(aVL)
※aVLのST低下が下壁梗塞のearly signの可能性あり
✅高位側壁(aVL)→下壁誘導(Ⅱ,Ⅲ,aVF)、右室
✅後壁誘導(V7~V9)↔前壁誘導(V1~V4)
- LAD近位部の梗塞
V1~V4の上昇、高位側壁誘導(Ⅰ,aVL)の上昇、aVR上昇、下壁誘導(Ⅱ,Ⅲ,aVF)の低下、右脚ブロック(中隔枝の梗塞)
- LAD遠位部の梗塞
V1~V4の上昇、高位側壁誘導(Ⅰ,aVL)変化なし、aVR変化なし、下壁誘導(Ⅱ,Ⅲ,aVF)変化なし
- wrapped LAD
V1~V4の上昇、高位側壁誘導(Ⅰ,aVL)変化なし、aVR低下、下壁誘導(Ⅱ,Ⅲ,aVF)上昇
- RCA近位部の梗塞
下壁誘導(Ⅱ,Ⅲ,aVF)の上昇、V1~V3は上昇するが下壁のミラーで相殺、高位側壁誘導(Ⅰ,aVL)の低下(右室梗塞のミラー)、V4R上昇、房室ブロック(4AVの梗塞)
- RCA遠位部の梗塞
下壁誘導(Ⅱ,Ⅲ,aVF)の上昇、V1~V3は低下、高位側壁誘導(Ⅰ,aVL)変化なし、V4R変化なし、房室ブロック(4AVの梗塞)
- RCA dominantの下壁梗塞
Ⅲ>ⅡのST上昇、Ⅰ,aVLのST低下、V4R(近位部で↑、遠位部で↓)
- LCX dominantの下壁梗塞
Ⅲ<ⅡのST上昇、Ⅰ,aVLのST上昇、V4RでST低下(ミラーイメージ)
- 側壁梗塞
LADの対角枝もしくは回旋枝の閉塞
AMIの心電図変化
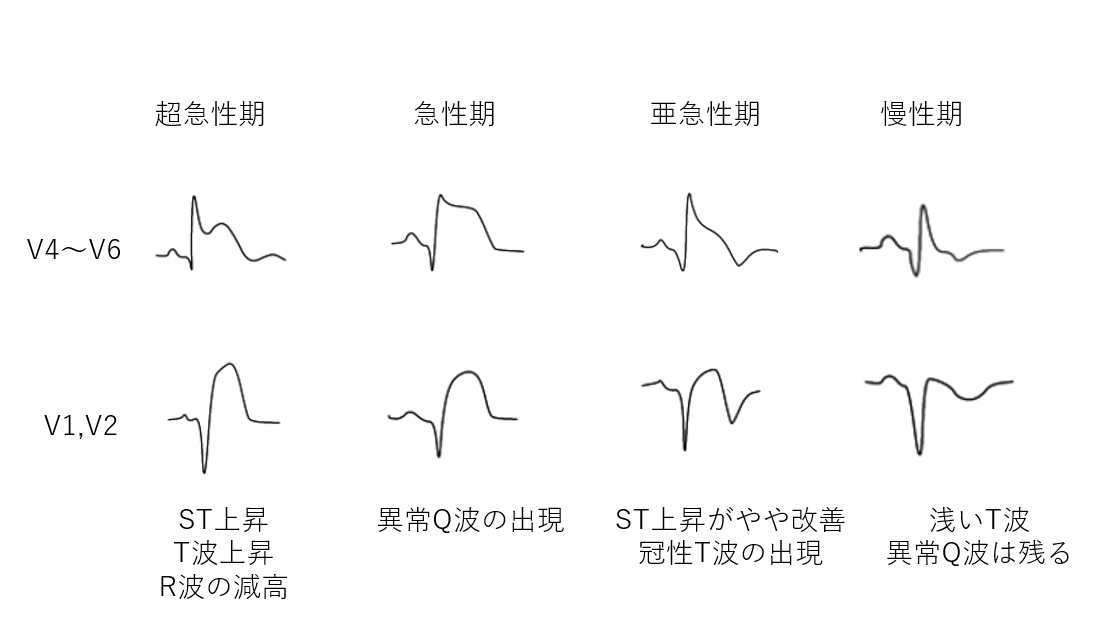
✅SETを確認 ⇒ 2項目以上満たす場合はACSとして対応する
✅判断に迷う場合には心電図、心筋逸脱酵素を繰り返し評価を行う

ST低下
まず考えること
✅ST上昇がないかどうかを確認する
※とくに心尖部誘導(V4~V6)以外で虚血によるST低下を起こすことは少ないため、必ずST上昇がないか確認をする。
※V1~V3のST低下は後壁梗塞、aVLのST低下は下壁梗塞のearly signの可能性あり
ST低下の機序
以下のような病態を想定する。
❶ 心内膜側の虚血(心内膜側の活動電位の低下)
❷ 心肥大(心外膜側の活動電位の上昇、持続時間の延長)
❸ 脚ブロックや早期再分極(再分極の異常)
定義
解剖学的に隣り合う2つ以上の誘導で0.5㎜以上(V2, V3は1mm以上)のST低下
※HRが上昇している場合はup slope型のST低下を起こすことが多く、J点から1.5mm~2mm程度右側でST低下を評価する。(Ta波の影響)
虚血を疑う形
- Horizontal型もしくはDownsloping型で虚血を疑う。
- Upslope型(にっこりサイン)は虚血以外を疑う(例外はde Winter ST/T wave complex)
※形の判定はJ点から2目盛り(0.08秒)までで評価を行う。
波形の解釈
- 連続する2つ以上の誘導でHorizontal型もしくはDownsloping型のST低下が見られる場合には虚血を示唆する。(例外はde Winter ST/T wave complex)
- 虚血を疑うST低下は、基本的には急性~亜急性期の所見である。ただし、陳旧性の心内膜下梗塞や慢性虚血性変化は時間が経ってもST低下が残ることも多い。
鑑別疾患
- 心内膜下虚血
- 不安定狭心症
- 後壁梗塞
- 安定狭心症の発作時
- 左室肥大(ストレインパターン)
- 脚ブロック
- 慢性虚血性心疾患
NSTE-ACSの対応
✅SETを確認 ⇒ 2項目以上満たす場合はACSとして対応する
✅NSTE-ACSと考えたら、慌てずにリスク評価を行い、心カテの時期を検討する
✅0-1時間アルゴリズムを用いてNSTEMIを除外する
| リスク |
治療戦略 |
| 高 |
即時侵襲的治療戦略
(2時間以内)
|
薬物治療抵抗性の胸痛
不安定な血行動態
致死性不整脈または心停止
機械的合併症(急性僧帽弁逆流など)
一過性のST上昇、反復性の動的ST-T変化 |
| 高 |
早期侵襲的治療戦略
(12~24時間以内)
|
心筋梗塞に合併する心筋トロポニン値の上昇および下降
新たな心電図変化(動的ST-T変化)
GRACEリスクスコア>140 |
| 中 |
後期侵襲的治療戦略
(72時間以内)
|
糖尿病
腎機能障害(糸球体濾過量<60mL/分/1.73m²)
低心機能(EF<40%)
早期の梗塞後狭心症
血行再建の既往(PCI、CABG)
GRACEリスクスコア109~140 |
| 低 |
初期保存的治療戦略 |
上記以外 |
日本循環器学会 急性冠症候群ガイドライン(2018年改訂版)より引用

2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation | European Heart Journal | Oxford Academicより引用
早期に心カテを検討すべきNSTE-ACSは?
✅心筋逸脱酵素の上昇(NSTEMI)
✅胸痛が持続
✅安静時胸痛の再発
✅広範・高度なST低下
✅VTやVFの出現
胸痛を感じにくい人のNSTE-ACSをどう判断すれば良いのか?
例えば、高齢者で胸痛を感じにくい人だったら・・・
安静時にST低下が見られた時点で不安定狭心症(ACS)なのか??
⇒ このような場合は非常に悩ましいが、筆者は基本的に以下の場合にACSと考えて循環器内科にコンサルトするようにしている
- 心筋逸脱酵素上昇(NSTEMI)
- 循環動態不安定、不整脈(とりあえずやばそう)
- 動的ST-T変化あり(心電図に動きがあるので、陳旧性や慢性虚血ではなさそう)
※動的ST-T変化の確認方法は?:前回の心電図と比較、1時間後に心電図再検、ニトロを投与してみる
虚血による責任病変の推定
- 基本的にST低下は心尖部誘導(V4~V6)で出現することが多く、責任病変を推定することはできない。
- ST低下の程度が高度であるほど、ST低下を認める誘導が多いほど、ST低下が遷延するほど、高度な虚血を反映し予後不良である。
T波の増高
追記します
陰性T波
追記します
ランキングに参加中
読んでいただき感謝申し上げます。
クリックして投票いただけると励みになります!